小児皮膚疾患について
 子ども(赤ちゃん)の皮膚は、生まれた直後、つまり羊水中から外気中に出た途端から乾燥し始め、生後24時間で胎脂が自然消褪します。生後数日から1か月の間に、新生児の皮膚は水中から大気中に適応し、大きく変化します。さらに、生後1年間は表皮が著しく変化します。
子ども(赤ちゃん)の皮膚は、生まれた直後、つまり羊水中から外気中に出た途端から乾燥し始め、生後24時間で胎脂が自然消褪します。生後数日から1か月の間に、新生児の皮膚は水中から大気中に適応し、大きく変化します。さらに、生後1年間は表皮が著しく変化します。
子どもの皮膚は薄く(真皮の厚さは成人の半分程度)、皮脂も少なく、経皮水分蒸散量(transepidermal water loss TEWL)が多いなどにより、バリア機能が未熟です。そのため、外的刺激に対して反応しやすく、さらに汗をよくかくことで皮膚症状を起こしやすいうえ、我慢できずに掻き壊してしまうことで、悪化することもよくあります。
おむつ交換、お風呂、着替えなどのタイミングでこまめにお子様の肌をチェックするようにしましょう。お子様のお肌のことで気になることがございましたら、お気軽にご相談ください。
代表的な小児皮膚疾患
あせも miliaria
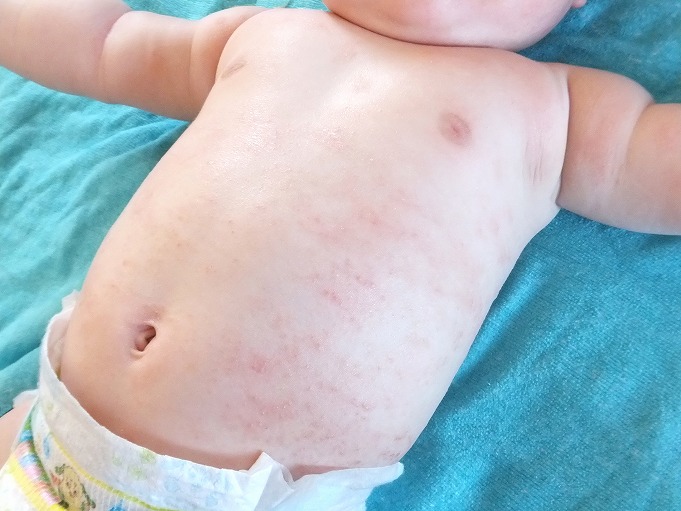
 汗がたまりやすい部位(おでこ、首、手首や足首、肘や膝の裏、脇の下、脚の付け根や股間など)に小さな水ぶくれのような赤や透明の痒みを伴うブツブツができます。汗が多くなる夏場に発症しやすいですが、赤ちゃんや汗かきのお子様は季節によらず発症することがあります。
汗がたまりやすい部位(おでこ、首、手首や足首、肘や膝の裏、脇の下、脚の付け根や股間など)に小さな水ぶくれのような赤や透明の痒みを伴うブツブツができます。汗が多くなる夏場に発症しやすいですが、赤ちゃんや汗かきのお子様は季節によらず発症することがあります。
原因
汗が出る穴(汗腺)が皮脂などの汚れや汗で詰まり、流出が障害されて貯留した汗が周囲の組織に漏出し、皮疹を生じます。乳幼児の汗腺の数は成人と変わりませんが、身体が小さいため面積あたりの汗腺の数が多く、あせもができやすい傾向があります。
治療
以下の3つが大切です。
清潔
可能な限り、シャワーや入浴で汗を洗い流すことが一番です。夏場などで症状が強い時は、朝・夜および日中にスポーツなどで汗をかいた後、などもシャワーをすることが望ましいです。
外用薬
炎症を抑えるステロイド外用薬を適切なランクで使います。掻いてしまうと症状が増悪するので、掻かずにすむ程度までしっかりと塗布することが大切です。
保湿
汗をかくときは、皮膚の炎症がおきて皮膚バリア能が低下している状態です。ウィルスや細菌が侵入しやすい環境のため、保湿でしっかりと皮膚バリアを補強してあげることが大切です。
再発を繰り返しやすいので、治ってからも適切なスキンケアを続けるようにしましょう。
日常生活のアドバイス
- 高温多湿を避けましょう(部屋の湿度は60%程度まで)
- 保湿をしましょう
- シャワーやお風呂では、よく泡立てた石鹸で優しく洗い、しっかりすすぎましょう
- 汗をかいたら、こまめにシャワーで洗い流すか、清潔なタオルで拭きましょう
- 乳幼児の肌着は、速乾性があり汗の吸収力が高い木綿の生地がお勧めです
とびひ(伝染性膿痂疹) impetigo
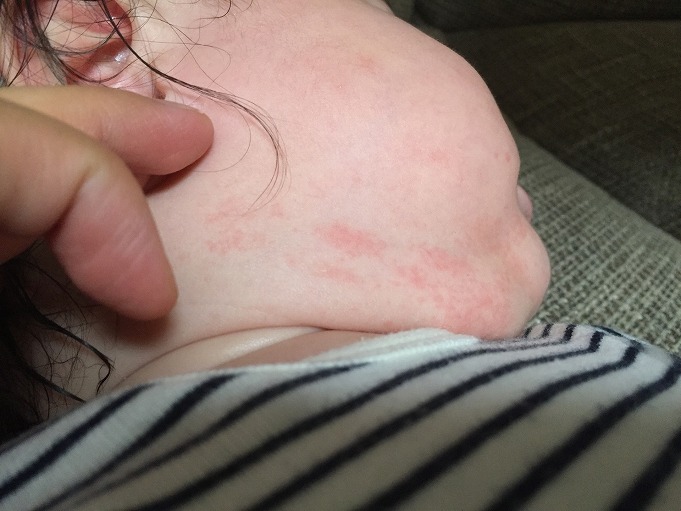
乳幼児から学童期のお子様で、夏季に多く見られ、小さな傷や虫刺されをきっかけに、黄色ブドウ球菌が感染し、水疱(水ぶくれ)やかさぶたが生じる「水疱性膿痂疹」と、年齢・季節を問わず、レンサ球菌が感染し、膿疱(膿を含む水ぶくれ)やかさぶたが生じ、全身状態を伴うことが多い「痂皮性膿痂疹」があります。
強いかゆみ、発赤(赤み)、ただれなどを起こすことがあり、掻き壊してしまうと他の部位に飛び火のように広がり、他の人にもうつす可能性があります。
治療は、抗菌薬の内服で細菌の増殖を抑え、強いかゆみがあって無意識に掻き壊してしまう場合には抗ヒスタミン薬の内服を併用します。患部には抗菌薬、場合によってはステロイド合剤の外用薬(塗り薬)を塗布します。また、入浴時にはよく泡立てた石鹸で優しく洗い、しっかりすすいで患部の清潔を保ちましょう。
学校保健安全法では「学校感染症、第三種(その他の感染症)」として扱われています。水ぶくれが破れてしまうと他の部位や人にうつす可能性があるので、治療して病変部をガーゼや包帯で覆い、露出を避けた状態であれば、登校・登園は可能です。病変部が広範囲の場合は休むのが望ましいでしょう。プールの使用がある場合は、病変の状態により判断しますが、タオルの共有は避けること、狭い場所でお友達との接触が想定される場合は避けた方が良いでしょう。
アトピー性皮膚炎 atopic dermatitis, atopic eczema
皮膚にかゆみを伴う湿疹が繰り返し生じる(乳児期2か月以上、その他6か月以上)疾患で、その多くの方にアトピー素因(アレルギー体質)があります。アトピー素因とは、「①気管支喘息、アレルギー性鼻炎・結膜炎、アトピー性皮膚炎のうちいずれか、あるいは複数の疾患の家族歴や既往歴、または②IgE抗体を産生しやすい素因」のことです。
小児、青年の約1割に見られ、小児アトピー性皮膚炎の50%が2歳未満で発症し、90%の患者が8歳未満で発症したという報告があります(厚生省「アレルギー疾患の疫学研究」より)。
原因
皮膚のバリア機能低下やアトピー素因を背景に、アレルゲンとの接触・外部刺激・ストレスなどの環境因子が関与して発症し、悪化と軽快を繰り返します。皮膚バリアを構成する因子の一つである皮脂は、性ホルモンの刺激で分泌されるため、そのことも小児での発症に関与していると考えられています。
皮膚バリア機能の低下により、汗や唾液、衣服との摩擦など日常生活におけるわずかな刺激でも皮膚炎が生じ、そのかゆみから掻爬(掻きこわす)することがさらなる悪化につながります。さらに、皮膚炎の状態では、表皮のターンオーバーが亢進する結果、皮膚バリアに必要な物質の産生量が低下するため、ますます皮膚のバリア機能が低下します。
この状態は、経皮感作によるほかのアレルギー疾患の発症にもつながると考えられています(アレルギー・マーチの始まり)。
治療・対処法
治療の3本柱は以下の通りです。
- 炎症を制御し痒みを和らげる薬物療法を行うこと:適切なランクのステロイド外用薬の塗布、痒みに対する抗ヒスタミン薬の内服を適宜行う
- 低下した皮膚バリア機能を補うスキンケアを行うこと:保湿剤を十分に塗布する
- 悪化因子を検索してできる範囲で取り除く
最近登場したアトピー性皮膚炎の治療薬であるJAK阻害剤(コレクチム®︎外用)やPDE4阻害剤(モイゼルト®︎外用薬)は、適切な治験で安全性や炎症とかゆみを抑制する効果が確かめられております。ステロイド外用によりある程度まで湿疹が落ち着いた維持期に、ステロイド外用薬の使用量の漸減・再発防止を目的に使用します。これまでの治療で効果が不十分だった中等症以上の患者様には、高い治療効果が示された注射薬(デュピクセント®︎)が適応になります。
アトピー性皮膚炎の治療の目標は、「症状がないか、あっても軽微で日常生活に支障がなく薬物療法もあまり必要としない」あるいは「軽微な症状は存在するが急性に悪化することはまれで、悪化しても遷延しない」状態を目指します。
アトピー性皮膚炎は、慢性に経過する疾患ですが、「適切な治療によって症状がコントロールされた状態に維持されると寛解も期待される」疾患です。治療目標が長く維持されるようになると、薬物療法が不要になることが期待できる疾患でもあります。
蕁麻疹(じんましん) urticaria
皮膚の浅い部分である真皮上層で、肥満細胞からヒスタミンなどの化学伝達物質が放出され、血管透過性を亢進させることで、一過性に浮腫を引き起こします。これに伴い、みみず腫れのような腫れを伴う発疹や赤み、強いかゆみなどの症状が突然起こりますが、個々の皮疹は通常、数時間で色素沈着などのあとを残さず消褪するか、別の部位に移動するのが特徴です。ほとんどの場合は、出現と消退を繰り返しながら、数時間から数日(多くは10日以内)で軽快しますが、1ヶ月以上症状が繰り返し起こる場合は慢性蕁麻疹と呼ばれます。
原因
原因が特定できない特発性蕁麻疹が全体の7割を占めるとされています。食物によるアレルギー性蕁麻疹は、乳児では鶏卵、牛乳、小麦など、幼児期以降ではソバ、ピーナッツ、魚介類、甲殻類、果物などの摂取で発症することがあり、原因として考えられます。また、10歳代に多い食物依存性運動誘発性アナフィラキシー(food-dependent exercise-induced anaphylaxis:FDEIA)は、食物の摂取のみで症状は起こらず、運動など二次的な要因が加わることで生じます。同じく10歳代に多いコリン性蕁麻疹は、入浴、運動、精神的緊張による発汗時に出現し、発汗がおさまると数分〜数時間で消退し、ピリピリ感を伴うことが多いという特徴があります。
15歳未満の小児蕁麻疹患者についてまとめた統計(広島大学皮膚科)によると、慢性蕁麻疹が最も多く(40%)、急性蕁麻疹(23.7%)、アレルギー性蕁麻疹・食物依存性運動誘発性アナフィラキシー(各10.5%)、コリン性蕁麻疹(5.3%)が続きます。その他、薬剤(アスピリン、ペニシリン系抗菌薬、セフェム系抗菌薬、マクロライド系抗菌薬、非ステロイド系抗炎症薬NSAIDs)や、アレルギー以外の原因として、以下のような原因があります(非アレルギー蕁麻疹)。
身体的要因
- 感染症
- 急激な体温変化
- ストレス
- 疲労 など
外的要因・物理的要因
- 日光・紫外線・温熱・寒冷・圧迫・汗など
- ヒスタミンやそれに似た物質を多く含むもの
- 魚類(サバ・イワシ・マグロなど)発酵食品(チーズ、ワインなど)
- 野菜・果物(ナス、トマト、アボカド、バナナ、プラム、パイナップル)
- サリチル酸を多く含むもの
- 食品添加物(防腐剤、人工色素、酸化防止剤)
- 野菜・果物(イチゴ、トマト、オレンジ、パイナップル、ブドウ、きゅうり、もも、リンゴなど)
- 仮性アレルゲン
- 豚肉、もち、香辛料 など
治療・対処法
痒みに対する応急処置は、冷却が最も効果的です。すぐに受診できない場合は、保冷剤などで冷やしてあげると落ち着きます。
治療としては、抗ヒスタミン薬の内服が有効です。重症の場合にはステロイドの内服を併用することもあります。ステロイド軟膏の外用は、蕁麻疹が体内からの反応であることから一般的には無効ですが、皮膚の状態によっては併用することもあります。
蕁麻疹が拡大傾向、あるいは長時間続いて激しく痒がっている場合は、アナフィラキシーに進行するリスクを考え、速やかに受診するようにしましょう。
水痘(水ぼうそう) varicella, chickenpox
水痘・帯状疱疹ウイルス(varicella zoster virus : VZV)の初感染により、全身に赤いつぶつぶした皮疹(紅斑性丘疹)から、水ぶくれ(水疱)、膿の入った水ぶくれ(膿疱)、かさぶた状(痂皮化)など新旧の皮疹が混在する疾患で、7〜10日で治癒します。乳児期〜学童期に好発し、空気感染・接触感染で、潜伏期間も感染力があることから一気に広がりやすい疾患ですが、ワクチン接種で予防が可能です(日本では1歳からの定期接種に組み込まれています)。
感染後、潜伏期間2〜3週間を経て、発熱(37〜38℃)や全身倦怠感とともに、全身に紅斑性丘疹(赤いぶつぶつ)が現れます。ワクチンが普及してからは、発症しても病変がごく小さく、虫刺されとの区別が難しいことが少なくありませんが、頭皮にも水疱を生じることや丘疹の周りがぼんやりと赤くなること(紅うん)が特徴的で鑑別のポイントになることがあります。数日の経過で、紅斑(赤いブツブツ)→丘疹(ブツブツ)→水疱(水ぶくれ)→膿疱(膿を含んだ水ぶくれ)→痂皮(かさぶた)と進行しながら、次々に新しい皮疹が発生するため、新旧の皮疹が混在します。全経過は7〜10日ほどで、瘢痕を残さず治癒しますが、掻きこわしたり二次感染を起こすと瘢痕が残ることがあります。
治療・対処法
軽度の場合は、十分な水分摂取と安静で自然回復が期待できますが、重症化を避けるために抗ウィルス薬を内服することも多いです。かゆみに対しては抗ヒスタミン薬の内服、皮疹に対して外用薬を使用することがあります。学校保健安全法・第二種に分類され、「すべての発疹が痂皮化するまで」登園や登校は禁止です。全ての皮疹が痂皮化し、いつも通り元気であれば、登園・登校ができます。登園・登校許可証が必要な場合は、全ての皮疹が痂皮化したと思われたタイミングで受診してください。
伝染性軟属腫(水いぼ)molluscum contagiosum
ポックスウィルスに属する伝染性軟属腫ウィルスによって生じる、小児の体幹、四肢、外陰部、下腹部、大腿内側などに好発するイボ(疣贅)です。皮膚のバリア機能が未熟な乳幼児の発症が多く、小さな傷や毛穴から接触感染し、表皮で増殖して2〜10mmのドーム状小結節が多発します。イボの中の内容物(軟属腫小体molluscum body, Henderson-Patterson bodies)にウィルスが含まれているため、これを掻きこわしたり、周囲皮膚に付着することで次々と感染します。かゆみは比較的穏やかですが、気にして掻き壊してしまうとウイルスが指先に付着し、その指で触れた皮膚に感染が広がります。また、水泳教室やスイミングスクールなどで、浮き輪やビート板、タオルなどの共有することがきっかけで感染することがあります。自然軽快を待つと数ヶ月、長くて1年ほどかけて治癒します。
治療・対処法
抗体ができるまでに数ヶ月かかりますが、その後は自然に改善していくことがほとんどです。早期治療が必要な場合は、専用のトラコーマ鑷子やピンセットで摘除する治療(1時間ほど前に痛み止めのテープやクリームを使用し準備しますが、痛みを完全に除去する事は困難です)を行うことができます。また、自然軽快より短期間での改善、および新たな出現の予防目的に漢方(ヨクイニン)の内服で早期改善を目指す方法があります。保険適応外(自費負担)の銀イオン配合クリーム(3A M-BF CREAM®️)は、塗布開始後2週間から2か月程度で赤く変化し、その後1か月前後で消失する、と有効性がわかっています(平均2〜3か月程度)。治療についてお悩みの際は、お気軽にご相談ください。
おむつかぶれ
おむつ着用部に生じる、複合的な原因(便、尿による一次刺激、汗や尿の蒸発による蒸れ、頻回のお尻拭きなどの機械的刺激など)による皮膚炎です。また、おむつ内では常在菌のカンジダが増殖しやすく、皮膚カンジダ症(乳児寄生菌性紅斑)を合併することが多いです。その他の原因として、市販薬や非ステロイド系抗炎症外用薬(NSAID)、おむつそのものやお尻拭きによる接触性皮膚炎を生じることがあります。
治療・対処法
軽度の場合は、適度なおむつ交換と洗浄で清潔を保つことで改善します。おむつは高分子吸収剤のものを使用し、便は水やぬるま湯で優しく洗います。水分を拭きとる時は柔らかい素材のもので優しく擦らないように(表面を軽く押さえるように)拭き、できるだけ外的な刺激を避けます。炎症に対してはアズノール軟膏®️を塗布し、炎症やかぶれが強い場合や滲出液が多い場合は、ステロイド外用薬を使用して炎症を鎮め、10%亜鉛華軟膏を重曹します。疼痛が強い場合は、おむつ交換ごとにアズノール軟膏やワセリンを多めに外用し保護します。亜鉛華軟膏を塗布する時は、皮膚の色調が見えなくなる程度まで厚くしっかり塗布します。なお、下痢が続いている場合は、原疾患の治療をします。
症状改善後は、ワセリンやヘパリン類似物質、または市販の保湿剤などでスキンケアを行い、皮膚バリア機能を維持することで皮膚トラブルの予防に努めましょう。
子どもの皮膚疾患に関するよくある質問
子どものための正しいスキンケアについて、具体的に教えてください
子ども(赤ちゃん)の皮膚は、生まれた直後、つまり羊水中から外気中に出た途端から乾燥し始め、生後24時間で胎脂が自然消褪します。胎脂が消えてしまう前からスキンケアを開始することで、皮膚バリア機能を維持することができます。早期からスキンケアを行うことで皮膚の水分、皮脂などの量が正常状態に近く保たれ、皮膚所見も健常に経過します。
皮膚の状態によって、スキンケア方法は異なりますが、
- 清潔
- 保湿
- 紫外線予防
- 炎症の鎮静(外用薬):湿疹がある場合
が基本の柱です。
清潔
汗や汚れ、アレルゲン、微生物は皮膚の刺激になるので、これらを除去します。特に、敏感肌やアトピー性皮膚炎のあるお子様には、まずは大切な第一歩です。
石鹸・洗剤は、それ自体が刺激にならない製品かを確認しながら使用しましょう。よく泡立てるなどにより皮膚をできるだけ擦らないようにし、しっかりと汚れを洗い落とすこと、石鹸・洗剤が皮膚に残らないようにすることが大切です。入浴やシャワーのお湯の温度は、皮膚バリア機能回復の至適温度とされる38〜40℃が適切です。42℃以上の湯温は皮脂や天然保湿因子の溶出が生じること、掻痒(かゆみ)が引き起こされることから推奨されません。
以下に、子どもの体を洗う際に気を付けるポイントをご紹介します。
赤ちゃんの沐浴・入浴では、皺の間をしっかりと洗いましょう
首、肘・膝の関節をはじめ、手足など皺に汚れが溜まりやすく、湿疹の原因となります。しっかりと汚れを洗い流しましょう。
タオルやスポンジなどでゴシゴシ洗うのはやめましょう
子どもの皮膚は薄くてダメージを受けやすいので、タオルやスポンジで強く擦ると皮膚が傷付いてしまいます。
石鹸は刺激が強いので、お湯だけで洗うのは推奨されません
お湯だけでは、細菌、垢や汚れが落とせず、肌に残ってしまいます。石鹸は、アルカリ性であることから表皮バリアが低下するため、欧米のガイドラインでは使用すべきでないと記されていますが、日本では入浴方法が異なり、しっかりとお湯で洗い流すことによりむしろ皮膚炎重症度が軽減したとの報告があります。
固形石鹸を肌に当てて洗うのは効果的ではありません
石鹸の洗浄力は泡立てることではじめて効果を得られます。しっかり泡立てて手に取り、優しく洗うことできれいになります。また、直接手で洗うことは、目では確認しにくい皮膚の状態を確認することがで、早く湿疹に気付くきることにつながります。
弱酸性の石鹸にこだわりすぎなくても大丈夫です
添加する成分を調整して弱酸性にした合成洗浄剤が市販されています。皮膚への刺激が少なく、保湿成分が含まれていて手荒れや肌荒れが改善するケースがありますが、洗浄力が弱く皮膚の付着物を十分に洗い落とせないと感じる場合もあります。アルカリ性の石鹸
とともに、しっかりと洗い流すことが大切です。
保湿
保湿剤は、乾燥し亀裂が入った表皮の細胞間隙を埋め皮膚を滑らかにすると同時に、外部からの異物やアレルゲンの侵入を防ぎます。
保湿剤の有効成分は複数ありますが、医療機関で処方できる保湿剤の代表はヘパリン類似物質です。ヘパリン類似物質で接触性皮膚炎を起こすお子様には、ワセリンを使用します。尿素含有のものは皮膚の保水能を上げて柔らかくなりますが、同時にバリア機能を低下させ、経皮吸収を増す作用があるので、皮膚からの刺激物質の侵入を増して症状を悪化させる可能性があるので注意が必要です。
形状は、①軟膏(白色ワセリン80%以上)、②クリーム(軟膏よりもワセリンの含有率が低く、柔らかい)、③ローション(水溶性成分が50%以上で油脂性成分が少ない乳濁液)、④フォーム(圧縮された乳濁液が泡状に押し出されるタイプ、油脂性成分は少ないか入っていない)などのタイプがあります。①→④の順に保湿効果が高く、市販薬もそれぞれが研究されて製造されていますが、界面活性剤(乳化剤)や防腐剤などの含有成分が刺激となっている可能性もあります。皮膚トラブルがなかなか改善しない場合には、配合のシンプルな処方薬の保湿剤もお試しください。
保湿のタイミングは、肌が十分な水分を含んでいる入浴直後5分以内が最も有効とされています。また、特に乾燥が強い場合には、朝も含めて1日2回の保湿を行うと、より効果的です。
ケアの前には手を洗い、清潔な手で保湿剤を塗るようにしましょう。
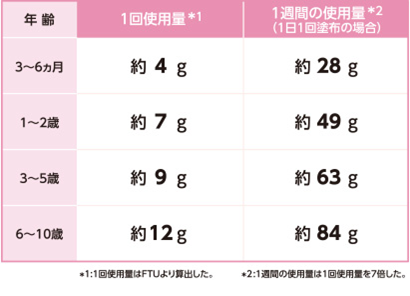
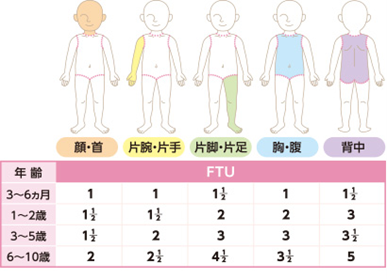
保湿剤の量は、擦り込むのではなく厚め・多めを心がけてください。具体的には、ヘパリン類似物質(軟膏タイプ)の場合、示指第一関節ぶん(1FTUと呼びます)が約0.5gで、推奨される塗布量が下図で示されています。感覚的には、塗り終わってから少しベタつく程度が適量で、製薬会社さんによると「ティッシュペーパーがくっつく程度」が理想とのことです。
以下、具体的に示した写真を参照ください(マルホ製薬会社HPより)。

ヘパリン類似物質(軟膏タイプ)の例
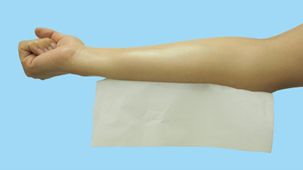
「ティッシュペーパーがくっつく程度」のイメージ
紫外線の予防(参照:日本小児皮膚科学会HP)
紫外線の刺激は、
- 皮膚の老化(しみ、しわの元)
- 将来、皮膚ガンを起こしやすくなる
- 目の病気(白内障、翼状片、網膜のメラノーマというガンなど)を起こしやすくなる
赤ちゃんのうちから、強い日焼けをしすぎないように気を付けることが大切です。
注意点は以下の通りです。
時間帯
午前10時から午後2時までが、紫外線の一番強い時間帯です。その時間帯に長時間活動することを避けるか、戸外で過ごすときはしっかりと予防策(※)を取るようにしましょう。
場所
日陰を選ぶようにし、直射日光の元では屋根などのある場所を選びましょう。
帽子・衣類
つばの広い帽子を被せましょう。皮膚ガンの多いオーストラリアでは、幼少期の子どもたちは首の後ろに布が伸びた形状のものを被っていました。
衣類は、肌の露出の少ないもの、目の詰まった布でできているもの、紫外線を反射しやすい白や淡い色のものを選び、紫外線防止効果のある繊維で作られた衣類も良いでしょう。
サンスクリーン(日焼け止め)
健康保険適応のある処方薬にはありませんが、ベビー用や子供用として販売されているもので、低刺激性のものを選びましょう。防御指数は、日常生活ではSPF15〜20、PA++、海や山ではSPF20〜40、PA++〜+++を目安にしてください。
外用薬、虫除けと一緒に使うときは、「外用薬→サンスクリーン→虫除け」の順で使います。
子どもにとって、日光は骨を作るために必要なビタミンDを作るために必要ですが、その量は、1日15分、手の甲が日光に当たる程度で十分、とされています。軽いお散歩や買物程度でもカバーされますので、過剰な紫外線を避けることはその妨げにはならないと考えて良いでしょう。
炎症の鎮静(外用薬)
皮膚の炎症があり痒みを伴う場合、掻きむしることでますます炎症が増悪する、といった悪循環に陥ります。速やかに炎症を抑えるためには、適切にステロイド外用薬を使用します。アトピー性皮膚炎で炎症を繰り返しやすいお子様は、炎症の改善後にタクロリムス軟膏(免疫抑制外用薬:プロトピック®︎)、デルゴシチニブ軟膏(JAK阻害外用薬:コレクチム®︎)、ジファミラスト軟膏(PDE4阻害外用薬:モイゼルト®︎)などを組み合わせて維持します。
蕁麻疹が出ていても、入浴は可能ですか?
蕁麻疹は体温が上がるとかゆみが強くなりやすい傾向がありますので、入浴は控え、短時間のシャワー浴で済ますようにしましょう。
あせもができやすい場合、どんなことに気を付けたら効果的ですか?
汗がたまって汗腺が詰まってしまうとあせもができますので、それを防ぐことが重要です。
- 汗をかいたら早めに拭く
- シャワー浴をして清潔に保つ
- 着替えやおむつ交換を早めに行う
- 衣類、特に肌着は通気性がよく、速乾性に優れ、刺激が少なく、柔らかい木綿などが適しています
- 室内の環境を、温度25~27度、湿度40~60%に保ちます(高温多湿を避ける)
- 保湿をしっかりと行う(発汗で乾燥し低下した皮膚バリアを回復させる)
とびひが広がっていても、入浴時に石鹸で洗って大丈夫でしょうか?
患部の細菌を洗い流すために石鹸の使用は望ましいことですが、石鹸の泡がしみる、痛みを感じる場合には、シャワーで流すのみにしておきましょう。
接触感染する可能性がありますので、湯上がりに使用するバスタオルなどの共有は避けましょう。
水いぼは自然治癒を待つのとピンセットによる摘除のどちらが適していますか
自然治癒には、数ヶ月から1年程度を要することが多いです。基本的には痛みもかゆみもないので、掻爬さえしなければ広がることもなく、自然経過を待っても良いです。
皮膚を掻爬することが多い場合、または気にしていつも触ってしまう場合には、水いぼが壊れてウィルスが広がり、水いぼが一気に増加するリスクがあります。
ピンセットや専用鑷子による摘除は痛みを伴いますが、予め麻酔テープを貼付しておくことで痛みを緩和させることができます。数が少なく、摘除に対する負担が重くない(本人の理解・覚悟が得られる)ようなら摘除が最も速やかな根治になりますが、トラウマになるほど心理的負担が大きい場合は無理をせず、摘除以外の治療を優先されると良いでしょう。
子どもがよく背中のかゆみを訴えますが、皮膚には赤み・湿疹・かさつきなどがありません。掻く以外にかゆみを緩和する方法はありますか?
皮膚にトラブルがなくても、体温が上がって血流がよくなるとかゆみを起こすことがあります。また乾燥によってかゆみが生じる場合もあります。そうした場合には、かゆみがある部分を冷やしたり、保湿剤を塗ったりすることでかゆみの症状が緩和される可能性があります。






